ピックアップ
2019年01月11日小児呼吸器疾患診療を牽引東医療センター新生児科
東医療センター新生児科
赤ちゃんの呼吸器疾患診療を牽引する
プロフェッショナル集団
東京女子医科大学東医療センターの新生児科には、全国の医療機関から診療依頼が殺到している。新生児・小児の難治性呼吸器疾患のパイオニア的存在であるからにほかならない。
研修生を受け入れて新生児呼吸器の専門医を育成
東医療センター新生児科は、NICU(新生児集中治療室)9床、GCU(回復治療室)18床を有する周産期母子医療センターとして認定されている。東京都東北部の新生児医療を担っているのはもちろん、全国から難治性呼吸器疾患の診療を依頼される専門性の高い施設であ
ることが大きな特徴だ。
新生児科を率いる長谷川久弥教授は、新生児・小児呼吸器疾患のプロフェッショナルとして全国にその名が知れわたっている。同教授を含め、新生児科には11人の医師がいる。人手不足といわれる新生児科の中で充足度が高いといえよう。
「私たちは、ここでしか検査や治療ができない小さな赤ちゃんの呼吸器疾患と向き合っています。このため、当院には呼吸器疾患のある赤ちゃんが各地から搬送されてくるほか、当院から全国の医療機関へ出向く出張往診も行っています。また、新生児呼吸器の専門医を育成するため毎年、他の医療機関から研修生を受け入れています」と長谷川教授。新生児科の医師が充足しているのは、全国から依頼される診療に対応するとともに専門医を育てるための必然の結果なのである。
「研修生として受け入れるのは、卒業後8年以上、新生児科で経験を積んだ医師を対象としています。2年間ここで学んでいただき、新生児呼吸器専門医としての技術を身につけさせて送り出しています。新生児の呼吸器疾患については、検査や治療ができる医師が極めて少なく、黎明期ともいえる領域ですので、そうした医師を早く育てて全国各地の基幹病院に配置しなければなりません」と、長谷川教授は研修生受け入れの意義を熱く語る。
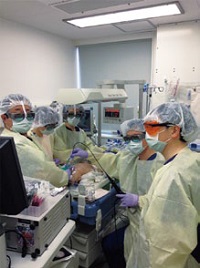
気管支鏡検査は年間1,000件超と断トツの実績このように、東医療センター新生児科は呼吸器疾患のプロフェッショナル集団ともいえるが、それを端的に物語っているのが気管支鏡(気管支ファイバースコープ)による気道病変の検査である。その件数は、院内検査と往診検査を合わせて優に年間1,000件を超える。もちろん断トツである。これだけの件数をこなしている医療機関はほかにはない。
これを可能にしているのが、太さや機能が異なる数種類の新生児・小児用気管支鏡である。これらのほとんどは、長谷川教授が主導して開発したものだ。「まだ新生児用の気管支鏡がなかった頃、いくつかの医療機器メーカーに製作を依頼しました。ことごとく断られましたが、1社だけ毎月1本、プロトタイプを製作してくれました。それを一緒に検討して改良を加えるということを何度も繰り返し、2年がかりで世界一細く、自由自在に曲げることができる気管支鏡を開発しました」と長谷川教授。その外径は1.4㎜。驚異的な細さだ。
このように、長谷川教授は新生児・小児用気管支鏡の開発に自ら関わり、赤ちゃんの体格や検査の目的によって気管支鏡を使い分けるノウハウを蓄積しているからこそ、年間1,000件超の検査に対応できるのである。
同じように長谷川教授が医療機器メーカーとともに開発した例として、新生児用の気管切開チューブがあげられる。ある講演で、「従来の気管切開チューブを新生児に用いると肉芽ができて呼吸困難になる例があるため、長さを調整できる素材のよい気管切開チューブが必要」と話したことがきっかけとなり、当該メーカーとともに開発に着手。困難をきわめたが、長さを変えられる理想的な可変式シリコン製気管切開チューブ(アジャストフィット)の製品化にこぎつけた。これにより、気道病変の管理が大きく前進したという。
難治性呼吸器疾患診療への新たなチャレンジ
長谷川教授は、難病指定されている先天性中枢性低換気症候群(CCHS)の研究代表者を務め、画期的な管
理法を打ち出していることも注目されている。
CCHSは、呼吸中枢の先天的な障害により、主に睡眠時に無呼吸・低換気をきたす疾患で、新生児期での発症が多い。呼吸中枢への有効な治療法がないため長期的な人工呼吸管理が必要となるが、希少疾患であるがゆえに標準的な管理方法が定まっておらず、医療機関ごとに違いがあるのが実情だ。
そこで東医療センター新生児科では、CCHSの呼吸に関して包括的に評価し、管理方針を検討するための「CCHS呼吸ドック」を開発した。これは人間ドックの呼吸版というイメージで、3泊4日(小児科入院)ないし5泊6日(NICU転院)のスケジュールで呼吸中枢や呼吸器、換気状態を検査し、適切な呼吸管理を決定するというものだ。呼吸ドックを受けることによって新たな合併症が判明したり、呼吸器設定の見直しができるなどの効果が得られるという。
CCHSは、退院して自宅での生活が始まってからどのような管理を行うかが重要となる。この在宅管理を支援するために開発されたのが「遠隔在宅モニタリング」だ。インターネット回線を通じて自宅のパルスオキシメータ(血液中の酸素飽和度を測定する機器)のデータを病院で遠隔受診し、在宅で行われている呼吸管理状況を把握するというシステムで、低換気が積み重なっていくことを防ぎ、より適切な呼吸管理を支援しようというものだ。この遠隔在宅モニタリングはまだ保険診療が適用されていないため、保険収載に向けた活動も展開している。
クルマでの出張往診で1日400㎞を走行することも
前述のように、長谷川教授は全国各地の医療機関からの依頼を受けて精力的に出張往診を行っている。その頻度は年間200回にもおよび、「行っていないのは高知県だけ」だとか。都内近郊や関東周辺への往診では自らクルマを運転し、1日の走行距離が約400㎞になることもあるという。千葉市内の病院を皮切りに木更津市、外房の鴨川市、旭市の各病院を回るコースがこれに相当する。同行する若い医師も、「長谷川先生は超人的です」と舌を巻く。
「依頼内容は、喘鳴の原因が分からない、つまり診断できないというのが最も多いですね。次いで多いのが、呼吸管理がうまくいかない、気管切開チューブを抜いてもいいかどうか判断がつかない、あるいは抜こうとしたがうまくいかないといったことなどです」
赤ちゃんの幸せのために、長谷川教授の東奔西走の日々はこれからもずっと続きそうである。

「Sincere(シンシア)」6号(2016年7月発行)
 |
| 気管支ファイバースコープによる検査。 |
赤ちゃんの呼吸器疾患診療を牽引する
プロフェッショナル集団
東京女子医科大学東医療センターの新生児科には、全国の医療機関から診療依頼が殺到している。新生児・小児の難治性呼吸器疾患のパイオニア的存在であるからにほかならない。
研修生を受け入れて新生児呼吸器の専門医を育成
東医療センター新生児科は、NICU(新生児集中治療室)9床、GCU(回復治療室)18床を有する周産期母子医療センターとして認定されている。東京都東北部の新生児医療を担っているのはもちろん、全国から難治性呼吸器疾患の診療を依頼される専門性の高い施設であ
 |
| 新生児呼吸器疾患のプロフェッショナルと して知られる長谷川久弥教授。 |
新生児科を率いる長谷川久弥教授は、新生児・小児呼吸器疾患のプロフェッショナルとして全国にその名が知れわたっている。同教授を含め、新生児科には11人の医師がいる。人手不足といわれる新生児科の中で充足度が高いといえよう。
「私たちは、ここでしか検査や治療ができない小さな赤ちゃんの呼吸器疾患と向き合っています。このため、当院には呼吸器疾患のある赤ちゃんが各地から搬送されてくるほか、当院から全国の医療機関へ出向く出張往診も行っています。また、新生児呼吸器の専門医を育成するため毎年、他の医療機関から研修生を受け入れています」と長谷川教授。新生児科の医師が充足しているのは、全国から依頼される診療に対応するとともに専門医を育てるための必然の結果なのである。
「研修生として受け入れるのは、卒業後8年以上、新生児科で経験を積んだ医師を対象としています。2年間ここで学んでいただき、新生児呼吸器専門医としての技術を身につけさせて送り出しています。新生児の呼吸器疾患については、検査や治療ができる医師が極めて少なく、黎明期ともいえる領域ですので、そうした医師を早く育てて全国各地の基幹病院に配置しなければなりません」と、長谷川教授は研修生受け入れの意義を熱く語る。
気管支鏡検査は年間1,000件超と断トツの実績このように、東医療センター新生児科は呼吸器疾患のプロフェッショナル集団ともいえるが、それを端的に物語っているのが気管支鏡(気管支ファイバースコープ)による気道病変の検査である。その件数は、院内検査と往診検査を合わせて優に年間1,000件を超える。もちろん断トツである。これだけの件数をこなしている医療機関はほかにはない。
 |
| 新生児・小児用気管支ファイバースコープ。 1.4㎜の外径は世界一の細さ。 |
これを可能にしているのが、太さや機能が異なる数種類の新生児・小児用気管支鏡である。これらのほとんどは、長谷川教授が主導して開発したものだ。「まだ新生児用の気管支鏡がなかった頃、いくつかの医療機器メーカーに製作を依頼しました。ことごとく断られましたが、1社だけ毎月1本、プロトタイプを製作してくれました。それを一緒に検討して改良を加えるということを何度も繰り返し、2年がかりで世界一細く、自由自在に曲げることができる気管支鏡を開発しました」と長谷川教授。その外径は1.4㎜。驚異的な細さだ。
このように、長谷川教授は新生児・小児用気管支鏡の開発に自ら関わり、赤ちゃんの体格や検査の目的によって気管支鏡を使い分けるノウハウを蓄積しているからこそ、年間1,000件超の検査に対応できるのである。
同じように長谷川教授が医療機器メーカーとともに開発した例として、新生児用の気管切開チューブがあげられる。ある講演で、「従来の気管切開チューブを新生児に用いると肉芽ができて呼吸困難になる例があるため、長さを調整できる素材のよい気管切開チューブが必要」と話したことがきっかけとなり、当該メーカーとともに開発に着手。困難をきわめたが、長さを変えられる理想的な可変式シリコン製気管切開チューブ(アジャストフィット)の製品化にこぎつけた。これにより、気道病変の管理が大きく前進したという。
難治性呼吸器疾患診療への新たなチャレンジ
長谷川教授は、難病指定されている先天性中枢性低換気症候群(CCHS)の研究代表者を務め、画期的な管
 |
| 難治性気道病変に対してレーザーを用いた 治療も行っている。 |
CCHSは、呼吸中枢の先天的な障害により、主に睡眠時に無呼吸・低換気をきたす疾患で、新生児期での発症が多い。呼吸中枢への有効な治療法がないため長期的な人工呼吸管理が必要となるが、希少疾患であるがゆえに標準的な管理方法が定まっておらず、医療機関ごとに違いがあるのが実情だ。
そこで東医療センター新生児科では、CCHSの呼吸に関して包括的に評価し、管理方針を検討するための「CCHS呼吸ドック」を開発した。これは人間ドックの呼吸版というイメージで、3泊4日(小児科入院)ないし5泊6日(NICU転院)のスケジュールで呼吸中枢や呼吸器、換気状態を検査し、適切な呼吸管理を決定するというものだ。呼吸ドックを受けることによって新たな合併症が判明したり、呼吸器設定の見直しができるなどの効果が得られるという。
CCHSは、退院して自宅での生活が始まってからどのような管理を行うかが重要となる。この在宅管理を支援するために開発されたのが「遠隔在宅モニタリング」だ。インターネット回線を通じて自宅のパルスオキシメータ(血液中の酸素飽和度を測定する機器)のデータを病院で遠隔受診し、在宅で行われている呼吸管理状況を把握するというシステムで、低換気が積み重なっていくことを防ぎ、より適切な呼吸管理を支援しようというものだ。この遠隔在宅モニタリングはまだ保険診療が適用されていないため、保険収載に向けた活動も展開している。
クルマでの出張往診で1日400㎞を走行することも
前述のように、長谷川教授は全国各地の医療機関からの依頼を受けて精力的に出張往診を行っている。その頻度は年間200回にもおよび、「行っていないのは高知県だけ」だとか。都内近郊や関東周辺への往診では自らクルマを運転し、1日の走行距離が約400㎞になることもあるという。千葉市内の病院を皮切りに木更津市、外房の鴨川市、旭市の各病院を回るコースがこれに相当する。同行する若い医師も、「長谷川先生は超人的です」と舌を巻く。
「依頼内容は、喘鳴の原因が分からない、つまり診断できないというのが最も多いですね。次いで多いのが、呼吸管理がうまくいかない、気管切開チューブを抜いてもいいかどうか判断がつかない、あるいは抜こうとしたがうまくいかないといったことなどです」
赤ちゃんの幸せのために、長谷川教授の東奔西走の日々はこれからもずっと続きそうである。
 |
 |
|
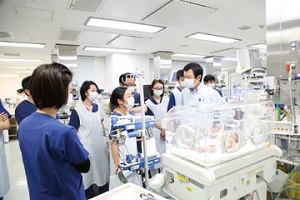
| NICUとGCUの赤ちゃんを回診。 | スタッフ全員が集まって行われるカンファレンス。 |

「Sincere(シンシア)」6号(2016年7月発行)


